即將邁入超高齡社會
台灣早於1993年成為高齡化社會 (老年人口占7%),2018年正式進入高齡社會 (14%),預估不久後的2025年,將邁入超高齡社會 (20%),1) 也就是每5人就會有1位老人!健康的老年可以減少照護、醫療負擔,若可以做到「人生70才開始」,好好享受退休生活當「國寶」,豈不妙哉!我相信也是很多人的理想。本篇要跟各位聊聊,老化會遇到的問題、臺灣老年人營養狀況,以及如何透過飲食調整來超前部屬。
老化的5種生理變化
在老化的過程中,「口腔」、「腸胃道」、「肌力衰退」、「骨質流失」與「免疫功能逐漸下降」問題可能會影響到進食量、營養吸收、活動能力、骨質密度和免疫功能,使老年生活品質下降。
- 口腔:老人牙齒數量少,無法完整咬碎食物,常伴隨嗅味覺神經退化,導致食慾及食量下降。
- 腸胃道:消化液分泌減少導致胃食道逆流、腸胃道蠕動變慢、便祕、腸胃道吸收能力退化,可能因此減少熱量攝取,及降低營養素吸收。
- 肌力衰退:肌力與肌肉流失產生衰弱症或肌少症,活動能力下降,增加跌倒及失能風險。
- 骨質流失:當累積流失過多骨質而導致骨質疏鬆,大幅提升骨折風險。
- 免疫功能下降:年紀越大,因免疫細胞數量和功能逐漸下降,免疫功能逐漸走下坡。2-4)
這些變化,其實是環環相扣互相影響的。舉例,若口腔不好或是腸胃道機能下降,而導致減少熱量攝取,使得體重和肌肉量流失,而增加肌少症和骨質疏鬆風險,且降低免疫力;若因肌少症跌倒骨折而住院臥床,則可能造成胃口更差,熱量攝取更少,肌肉流失更多,產生惡性循環。5,6)
別擔心,接下來營養師帶您解析,老年人最常缺乏的營養素,以及如何將這些營養補起來!
老年人營養攝取狀況
熱量
根據國民營養調查,65歲以上男性熱量攝取占建議量之87-101%,女性為79-102%,熱量攝取似乎稍有不足。7) 另一篇調查研究,統計7947位65歲以上台灣老年人營養狀態,發現許多老年人曾經有體重過輕 (20.2%)、蛋白質營養不良 (6.6%)、貧血 (10.5%)、和飲食攝取不足 (52.5%) 等狀況,且發現年紀越長,體重、營養指標 (白蛋白、血紅素濃度) 越低。8)
營養素
國民營養調查顯示,老年人平均攝取量與建議攝取量相差甚遠的營養素有:鈣、鎂、鋅、維生素D、E,血液與尿液檢驗顯示身體缺乏的營養素有:維生素D和碘,這些營養素分別影響骨骼健康、肌肉量、體適能表現 (走路速度、椅子坐立速度),以及免疫功能,整理如下表。7-11)
| 營養素 | 65歲以上老年人營養狀態 | 影響 |
| 維生素D | ‧血液維生素D評估缺乏比率男性3.8-4.7%,女性為14.7% ‧維生素D平均攝取量只達建議量38.7-50% | 免疫功能 骨質密度 體適能表現 |
| 鈣 | ‧牛奶每日攝取不到1份 (240cc) 的比例,65-74歲達82.6%,75歲以上竟高達93.4%! ‧鈣平均攝取量只達建議量49-58% | 骨質密度 |
| 鎂 | ‧鎂平均攝取量只達建議量79-100% | 體適能表現 |
| 維生素E | ‧維生素E平均攝取量只達建議量53-71% | 免疫功能 |
| 鋅 | ‧鋅平均攝取量只達建議量73-82% | 免疫功能 |
| 碘 | ‧尿碘評估碘缺乏率為46.7-65.1% | 代謝功能 |
綜合以上,老年人的營養問題,包含熱量攝取不足、鈣、鎂、鋅、碘、維生素D、E缺乏,可能與口腔、腸胃道、肌力與體適能表現、骨質密度、免疫問題有關,接下來告訴大家,飲食從何著手!
怎麼改善熱量、營養素不足呢
能吃就是福
口腔
「吃不下」是件最擔心發生在老人家身上的事,當熱量攝取不足時,可能因此肌力更加衰退,走不動,體重過輕也會增加骨質疏鬆風險,免疫力也會更差。根據日本研究調查,發現老人BMI<20或>29.9有較高的死亡風險,12) 所以若非BMI超過30,能吃就是福。
(1) 牙口不好:改變烹調方式和選擇質地較軟的食物,例如米可加多些水,烹調時間更久,讓飯更軟爛;青菜可去梗留葉,或選擇莧菜、地瓜葉、絲瓜、冬瓜等可烹煮至較軟的蔬菜。蛋白質選擇魚肉、豆腐或是蒸蛋等軟質蛋白質食物,甚至可以添加蛋白粉至稀飯中,增加蛋白質攝取量。
(2) 若味覺變得不靈敏口味較重:可藉由添加天然辛香料,如蔥、薑、蒜、辣椒,或是以中藥材如八角、當歸、枸杞入菜提味,減少鈉攝取量,利於心血管健康。若非腎臟病患或電解質不平衡者,可用低鈉鹽減少鈉攝取量。3)
腸胃道
(1) 胃食道逆流或消不良:採少量多餐,避免一次攝取過多油脂,避免刺激性食物例如:咖啡、酒精、洋蔥,以及避免睡前進食。
(2) 便秘:多攝取蔬菜、水果、全榖雜糧增加纖維攝取,並多喝水,可促進排便。
(3) 吸收能力退化:營養素吸收受到老化影響的有鈣、鎂與B12,其中鈣又是攝取嚴重不足的營養素,因老化使腸道運輸鈣的蛋白通道逐漸減少,這時候就要依靠維生素D來增加鈣質的吸收率,不巧的是,台灣老年人維生素D的營養狀況也不是很理想,所以好好補充鈣與D是重要的課題。13)
肌力與體適能
當年紀愈大,肌力和肌肉量會逐漸流失,當行走速度慢到影響日常生活,可能為衰弱症或是肌少症,這時候會大幅增加跌倒甚至失能的風險。運動與營養是防治衰弱與肌少症的有效方法,其中營養需要有足夠的熱量與優質蛋白質攝取量,13) 此外,每天補充維生素D 700-1000 IU能減少19% 跌倒風險,14) 且研究顯示,維生素D的營養狀態越好,老人體適能表現也越佳。15) 除了維生素D,每日補充300毫克鎂,12週後可以增加椅子坐立和行走速度的體適能表現。16)
骨質密度
骨質密度約在30歲時達顛峰期,隨著年紀越大而下降,過了更年期 (60歲) 女性骨質密度便會急遽下降,男性則是50歲開始明顯下降。17) 當骨質密度降低至骨質疏鬆的程度,便增加骨折的機率,老人家骨折會大幅增加死亡風險!要增加骨質密度,除了補足骨原料-鈣,同時還需要促進鈣吸收的維生素D。大型研究指出,老年人同時補充鈣500-1000毫克與維生素D 400-700 IU可以提升骨質密度與減少骨折風險!18,19) 詳細歡迎參考 防治骨鬆不嫌晚!健骨菜單輕鬆吃
免疫功能
維生素E有助於免疫細胞的生成,也可以促進抗體生成、增加免疫細胞活性來增加免疫力,且研究指出,老年人體內有較高的維生素E濃度會有較低的感染風險。鋅廣泛存在於免疫細胞中,在免疫系統扮演重要角色。研究證實,每日補充鋅4.5-23.7毫克可以改善感冒及呼吸道感染。由於新冠肺炎,維生素D的重要性再次被提及:補充維生素D,使血液濃度>30 ng/ml能顯著降低加護病房住院率以及死亡率。20-21)
這些營養素怎麼吃
維生素D
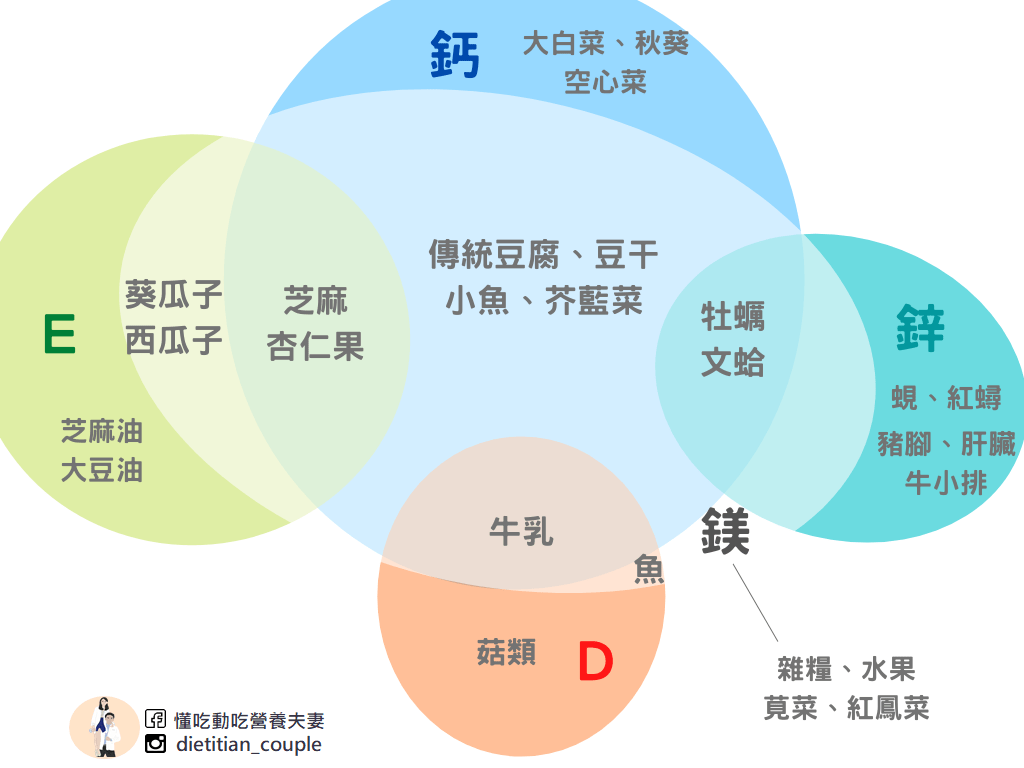
前面提到,維生素D能調節骨質密度、肌力與體適能、以及免疫功能,是非常重要的營養素。然而,維生素D攝取量不到建議量之一半,而血液缺乏者女性較多,可能與日曬量較少有關,因紫外線可以促進人體合成維生素D。22) 台灣維生素D的食物主要來源為魚類、牛奶、菇類,除了食物還可以靠補充品與日曬,而維生素D來自補充品比例最高的為老年女性,占將近20%,最少為16-18歲的男性,只有2.47%來自補充品,儘管如此,仍是高達近15%老年女性缺乏維生素D。23) 目前台灣仍無維生素D食品成分資料,除了多吃魚、菇類、多喝牛奶之外,接近正午時曬太陽10-20分鐘和補充品是提升維生素D營養狀態的好方法。
鈣
鈣的攝取量不足,與乳製品攝取較少的飲食習慣有關,然而,並非只有乳製品含有鈣,傳統豆腐、豆干、三角油豆腐是A富含鈣的豆製品,因為製程的不同,嫩豆腐、百頁豆腐則鈣含量只有少許,海產如小魚干、吻仔魚、柳葉魚、文蛤、牡蠣等也是鈣含量豐富的食物,另外蔬菜如芥藍菜、大白菜、秋葵、空心菜,堅果類如芝麻和杏仁果等也是補鈣的好食物。所以,不攝取乳品者,每餐多攝取上述的豆製品,和綠色蔬菜,才有機會達到每日建議攝取量,若擔心自己鈣攝取不足,可以選擇補充品補足鈣含量。
鎂
六大類食物中都有富含鎂的食物,只要六大類均衡吃,攝取足夠的鎂是沒問題的。
全穀類:蓮子、薏仁、紅藜、玉米、燕麥片、五穀米等雜糧
水果:百香果、火龍果、哈密瓜
蔬菜:莧菜、牛蒡、紅鳳菜、地瓜葉、蔥、芥藍菜
豆魚蛋肉類:吻仔魚、牡蠣、文蛤、肉魚、嫩豆腐、傳統豆腐、豆腐皮
乳品類:全脂保久乳
堅果種子類:南瓜子、西瓜子、葵瓜子、芝麻、腰果、杏仁果
維生素E
脂溶性的維生素E,富於油脂與堅果種子類,如葵瓜子、西瓜子、杏仁果、芝麻、芝麻油、大豆油、玉米油、亞麻仁油等植物油,動物油不但維生素E含量非常少,且不利於心血管健康!
鋅
富含鋅的食物相信大家的直覺就是海產,沒錯!牡蠣、文蛤、蜆、紅蟳都是富含鋅的海產,另外豬腳、牛小排、肝臟也是富含鋅的食物哦!
碘
無甲狀腺問題者,可以用碘鹽來替代一般鹽,增加碘攝取量,或是可以多選擇海帶、海苔、紫菜等富含碘食物,因缺碘可能會有代謝趨緩、疲倦、畏寒、水腫、甚至引起甲狀腺疾病。24)
有沒有發現一些食物,同時富含多種營養素,例如傳統豆腐、豆干富含鈣與鎂,芝麻、杏仁果同時富含鈣、鎂、維生素E,營養師將老年人容易缺乏的營養素,該吃甚麼食材整理如下圖。
結語
透過合適的食物質地調整和挑選均衡營養的食材,是可以預防或是因應這些老化的改變,保持良好生活品質的。除此之外,良好的慢性疾病管理也是非常重要的,需要配合醫師的用藥,及營養師的飲食建議。做好健康超前部屬,享受快樂退休生活!
Reference
- 國家發展委員會「中華民國人口推估(2020至2070年)」,2020年8月。
- Barkoukis, H. (2016). Nutrition recommendations in elderly and aging. Medical Clinics, 100(6), 1237-1250.
- 衛生福利部國民健康署(2018)。平時多活動 能吃最幸福 老年期營養參考手冊,台北市。
- Weiskopf, D., Weinberger, B., & Grubeck‐Loebenstein, B. (2009). The aging of the immune system. Transplant international, 22(11), 1041-1050.
- Van Dronkelaar, C., Tieland, M., Aarden, J. J., Reichardt, L. A., Van Seben, R., Van Der Schaaf, M., … & Hospital-ADL Study Group. (2019). Decreased appetite is associated with sarcopenia-related outcomes in acute hospitalized older adults. Nutrients, 11(4), 932.
- Sieske, L., Janssen, G., Babel, N., Westhoff, T. H., Wirth, R., & Pourhassan, M. (2019). Inflammation, appetite and food intake in older hospitalized patients. Nutrients, 11(9), 1986.
- 潘文涵。國民營養健康狀況變遷調查成果報告 (102-105 年)。
- Poda, G. G., Hsu, C. Y., Rau, H. H., & Chao, J. C. J. (2019). Impact of socio-demographic factors, lifestyle and health status on nutritional status among the elderly in Taiwan. Nutrition research and practice, 13(3), 222.
- van Dronkelaar, C., van Velzen, A., Abdelrazek, M., van der Steen, A., Weijs, P. J., & Tieland, M. (2018). Minerals and sarcopenia; the role of calcium, iron, magnesium, phosphorus, potassium, selenium, sodium, and zinc on muscle mass, muscle strength, and physical performance in older adults: a systematic review. Journal of the American Medical Directors Association, 19(1), 6-11.
- Wu, D., Lewis, E. D., Pae, M., & Meydani, S. N. (2019). Nutritional modulation of immune function: analysis of evidence, mechanisms, and clinical relevance. Frontiers in immunology, 9, 3160.
- Weaver, C. M. (2017). Nutrition and bone health. Oral diseases, 23(4), 412-415.
- Tamakoshi, A., Yatsuya, H., Lin, Y., Tamakoshi, K., Kondo, T., Suzuki, S., … & JACC Study Group. (2010). BMI and all‐cause mortality among Japanese older adults: findings from the Japan collaborative cohort study. Obesity, 18(2), 362-369.
- Barkoukis, H. (2016). Nutrition recommendations in elderly and aging. Medical Clinics, 100(6), 1237-1250.
- Bischoff-Ferrari, H. A., Dawson-Hughes, B., Staehelin, H. B., Orav, J. E., Stuck, A. E., Theiler, R. O. B. E. R. T., … & Henschkowski, J. (2009). Fall prevention with supplemental and active forms of vitamin D: a meta-analysis of randomised controlled trials. Bmj, 339.
- Houston, D. K., Cesari, M., Ferrucci, L., Cherubini, A., Maggio, D., Bartali, B., … & Kritchevsky, S. B. (2007). Association between vitamin D status and physical performance: the InCHIANTI study. The Journals of Gerontology Series A: Biological Sciences and Medical Sciences, 62(4), 440-446.
- Veronese, N., Berton, L., Carraro, S., Bolzetta, F., De Rui, M., Perissinotto, E., … & Sergi, G. (2014). Effect of oral magnesium supplementation on physical performance in healthy elderly women involved in a weekly exercise program: a randomized controlled trial. The American journal of clinical nutrition, 100(3), 974-981.
- Mahan, L. K., & Raymond, J. L. (2016). Krause’s Food & the Nutrition Care Process, Mea Edition E-Book. Elsevier.
- Dawson-Hughes, B., Harris, S. S., Krall, E. A., & Dallal, G. E. (1997). Effect of calcium and vitamin D supplementation on bone density in men and women 65 years of age or older. New England Journal of Medicine, 337(10), 670-676.
- Jackson, R. D., LaCroix, A. Z., Gass, M., Wallace, R. B., Robbins, J., Lewis, C. E., … & Barad, D. (2006). Calcium plus vitamin D supplementation and the risk of fractures. New England Journal of Medicine, 354(7), 669-683.
- Mahmoudi, M., & Rezaei, N. (Eds.). (2019). Nutrition and Immunity. Springer.
- Pal, R., Banerjee, M., Bhadada, S. K., Shetty, A. J., Singh, B., & Vyas, A. (2021). Vitamin D supplementation and clinical outcomes in COVID-19: a systematic review and meta-analysis. Journal of endocrinological investigation, 1-16.
- Lee, M. J., Hsu, H. J., Wu, I. W., Sun, C. Y., Ting, M. K., & Lee, C. C. (2019). Vitamin D deficiency in northern Taiwan: a community-based cohort study. BMC Public Health, 19(1), 1-8.
- Lee, M. S., Li, H. L., Hung, T. H., Chang, H. Y., Yang, F. L., & Wahlqvist, M. L. (2008). Vitamin D intake and its food sources in Taiwanese. Asia Pacific journal of clinical nutrition, 17(3), 397-407.
- 衛生福利部國民健康署(2018)。缺碘拉警報 買鹽多看一碘,台北市。